Resumo:
- O vírus herpes simplex ou herpes, é categorizado em 2 tipos: herpes simplex vírus tipo 1 (HSV-1) e herpes simplex vírus tipo 2 (HSV-2).
- HSV-1 é transmitida principalmente pelo contato oral-para-oral para causar herpes oral (que pode incluir sintomas conhecidos como “herpes labial”), mas também pode causar herpes genital.
- HSV-2 é uma infecção sexualmente transmissível que causa a herpes genital.
- HSV-1 e HSV-2 e infecções são ao longo da vida.
- Cerca de 3,7 bilhões de pessoas com idade 50 (67%) tem a infecção HSV-1 globalmente.
- Um número estimado de 417 milhões pessoas com idades entre 15-49 (11%) em todo o mundo têm infecção por HSV-2.
- Os sintomas do herpes incluem bolhas dolorosas ou úlceras no local da infecção.
- Infecções por herpes são mais contagiosas quando os sintomas estão presentes, mas ainda podem ser transmitidos aos outros na ausência de sintomas.
- Infecção por HSV-2 aumenta o risco de adquirir e transmitir a infecção pelo HIV.
Introdução
A herpes é uma infecção ocasionada pelo vírus Herpes simplex (HSV). Este vírus causa pequenas bolhas avermelhadas, além de lesões que pode arder e coçar[1]Whitley RJ, Roizman B. Herpes simplex virus infections. The lancet. 2001 May 12;357(9267):1513-8.
A herpes oral provoca feridas ao redor da boca ou rosto. A herpes genital é uma doença sexualmente transmissível (DST), que afeta os órgãos genitais, nádegas ou região anal. Outras infecções de herpes podem afetar os olhos, pele ou outras partes do corpo[2]Liesegang TJ. Herpes simplex virus epidemiology and ocular importance. Cornea. 2001 Jan 1;20(1):1-3. Disponível em: … Continue reading.
Esta doença não tem cura. O vírus pode ser perigoso em recém-nascidos ou em pessoas com fraco sistema imunológico.
Este vírus pode atravessar a pele e percorrer o nervo e se instalar de forma latente até que volte a ser ativado.
O vírus retorna devido a diversos fatores que pode ser exposição à luz solar intensa, fadiga física e mental, estresse emocional, febre ou outras infecções que diminuam a resistência orgânica[3]Widener RW, Whitley RJ. Herpes simplex virus. InHandbook of clinical neurology 2014 Jan 1 (Vol. 123, pp. 251-263). Elsevier..
Existem algumas pessoas que possuem possibilidade de apresentar os sintomas do herpes, porém, outras mesmo em contato não apresentam, devido a sua imunidade impedir o desenvolvimento[4]Morfin F, Thouvenot D. Herpes simplex virus resistance to antiviral drugs. Journal of Clinical Virology. 2003 Jan 1;26(1):29-37..
Uma estimativa aponta que mais de 90% das pessoas já tiveram o herpes HSV1 que pode manifestar nos lábios, entretanto, somente 10% dos infectados manifestam os sintomas.
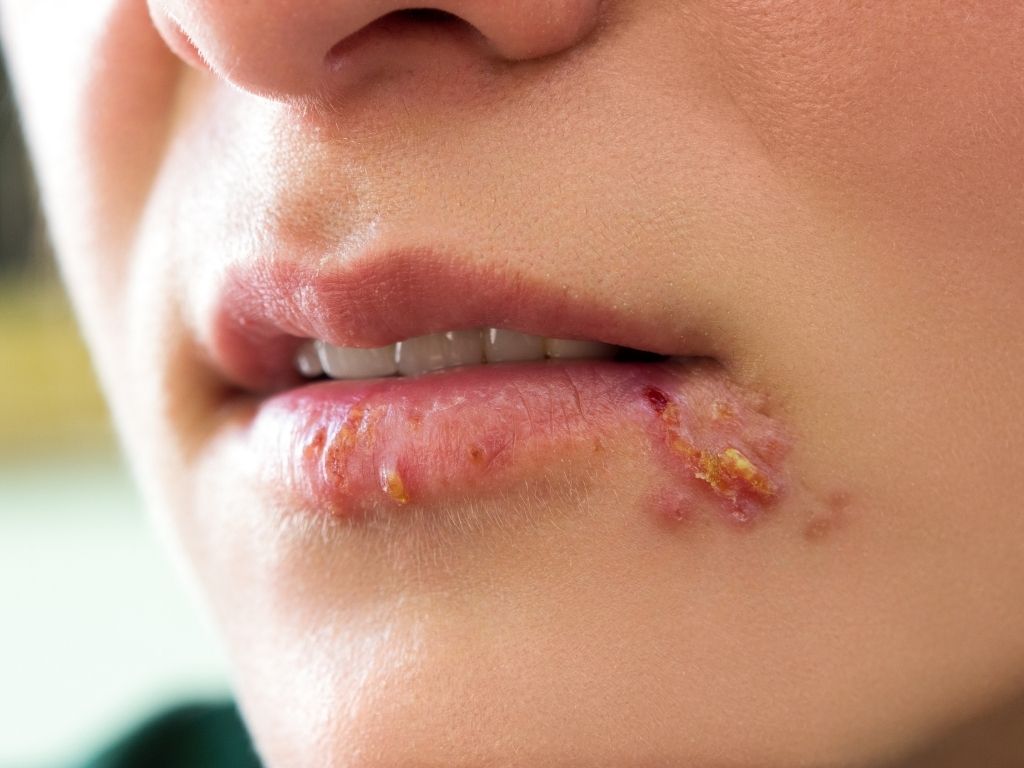
Tipos de HSV
Existem dois tipos de HSV:
- Tipo 1 mais comumente causa herpes labial. Também pode causar herpes genital.
- Tipo 2 é a causa usual do herpes genital, mas também pode infectar a boca.
HSV se espalha através do contato direto. Algumas pessoas não apresentarão sintomas.
Outros podem apresentar pequenas feridas perto da área onde o vírus entrou no corpo, e transformar-se em bolhas, tornar-se pruriginosas e dolorosas, e depois curar.
A maioria das pessoas têm surtos várias vezes por ano. Ao longo do tempo, os surtos são menos frequentemente. Medicamentos para ajudar seu corpo a combater o vírus podem ajudar a diminuir os sintomas e diminuir os surtos.
Manifestações
Geralmente a herpes pode surgir nos lábios e a região genital, porém, pode aparecer em qualquer lugar, portanto, quando ele é reativado ele se apresenta:
- Como coceira e ardência no local onde surgirão as lesões.
- Pode formar pequenas bolhas agrupadas como num buquê sobre área avermelhada e inchada.
- Quando as bolhas se rompem, libera o líquido com o vírus e forma a ferida. Esta fase pode transmitir a doença.
- Depois a ferida se cicatriza e cria uma crosta que inicia a cicatrização.
- A doença dura cerca de 5 a 10 dias[5]Weiss H. Epidemiology of herpes simplex virus type 2 infection in the developing world. Herpes: the journal of the IHMF. 2004 Apr 1;11:24A-35A..
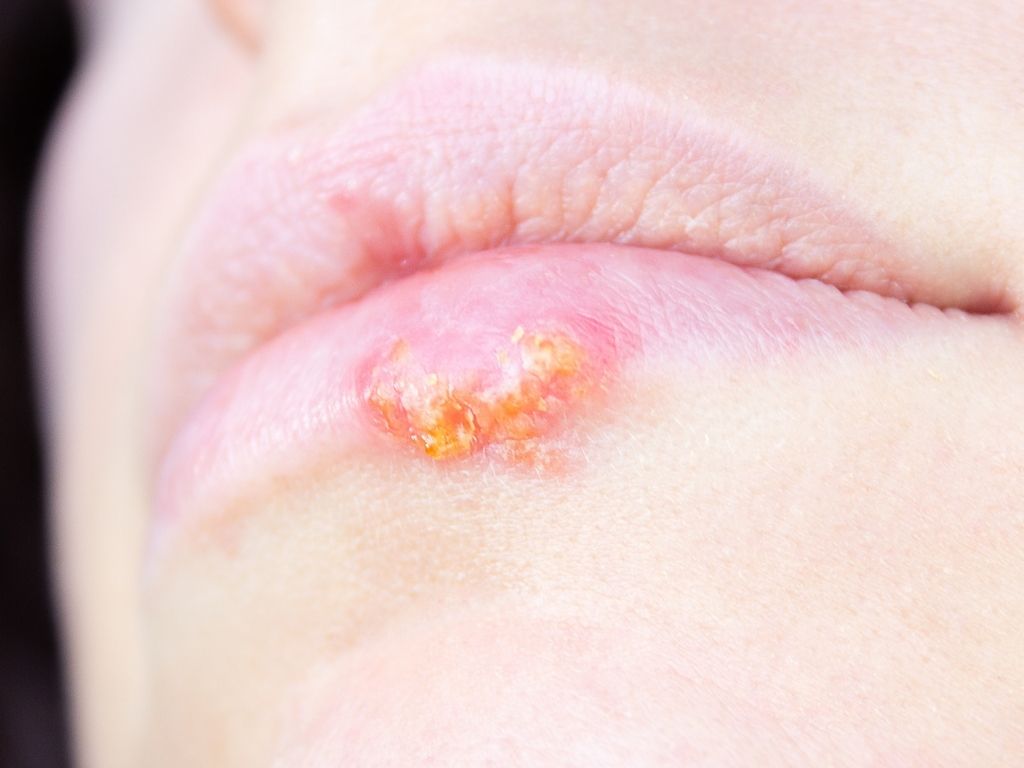
Qual o período de incubação do vírus?
Para o herpes oral, a quantidade de tempo entre o contato com o vírus e o aparecimento dos sintomas (período de incubação) é de 2-12 dias[6]Corey L, Adams HG, Brown ZA, Holmes KK. Genital herpes simplex virus infections: clinical manifestations, course, and complications. Annals of internal medicine. 1983 Jun 1;98(6):958-72..
A maioria das pessoas tem um período de incubação em média com cerca de 4 dias.
Duração da doença: sinais e sintomas durarão 2-3 semanas. Febre, cansaço, irritabilidade e dores musculares podem ocorrer.
Tratamento
O tratamento pode ser feito:
- Deve iniciar nos primeiros sintomas garantindo que o surto seja de menor intensidade e duração[7]Brady RC, Bernstein DI. Treatment of herpes simplex virus infections. Antiviral research. 2004 Feb 1;61(2):73-81..
- Não fure as vesículas.
- Não beije ninguém ou fale próximo de outras pessoas (herpes labial).
- Caso a herpes seja genital não tenha relações sexuais.
- Procure lavar bem as mãos após manipular as feridas, pois a virose pode ser transmitida para outros pontos do corpo, como mucosas oculares, bucal e genital.
O tratamento deve ter orientação de um médico dermatologista, pois o profissional pode orientar os medicamentos.
Herpes – Verdades e Mitos
Verdades
O vírus da herpes é transmitido por meio de objetos? Verdade
O herpes é muito contagioso. A pessoa pode pegar não só beijando um portador, mas tendo contato com alguns utensílios usados pela pessoa.
Estresse e raios solares podem ocasionar lesões? Verdade
A ocorrência das crises está relacionada à proteção natural das pessoas. O estresse, a exposição solar excessiva, alguma doença ou até o período menstrual podem precipitar a crise. Para evitar o surgimento dessas bolinhas, tente levar uma vida mais serena, cuide mais da sua saúde, coma alimentos com fortes nutrientes e proteja-se do sol. Seus lábios vão agradecer e muito.
Quem contraiu herpes terá o vírus pelo resto da vida? Verdade.
O vírus herpes tem grande afinidade pelas terminações nervosas. Quando a crise vem à tona, significa que o vírus “acordou” e começa a se multiplicar novamente. É um ciclo sem fim que precisa de controle e tratamento.
Mitos
A primeira crise de lesões é a mais grave? Mito
A primeira crise pode ser leve ou grave e geralmente, a primeira infecção ocorre durante a infância. As próximas crises se manifestam de forma mais branda com um grupo de vesículas sobre a pele avermelhada, sendo que os locais mais comuns costumam ser nos lábios, perto da boca e próximo ao nariz.
Geralmente alguns dias antes do aparecimento das lesões, a pessoa percebe os sintomas da doença.
O risco de transmissão só ocorre enquanto as lesões estão expostas? Mito
Na maioria das vezes a transmissão se dá pelo contato direto com a pessoa que possui herpes, como o beijo ou relação sexual, e indireto, por meio de copos e talheres, com o líquido da bolha.
Referências Bibliográficas
| ↑1 | Whitley RJ, Roizman B. Herpes simplex virus infections. The lancet. 2001 May 12;357(9267):1513-8 |
|---|---|
| ↑2 | Liesegang TJ. Herpes simplex virus epidemiology and ocular importance. Cornea. 2001 Jan 1;20(1):1-3. Disponível em: https://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.643.4853&rep=rep1&type=pdf |
| ↑3 | Widener RW, Whitley RJ. Herpes simplex virus. InHandbook of clinical neurology 2014 Jan 1 (Vol. 123, pp. 251-263). Elsevier. |
| ↑4 | Morfin F, Thouvenot D. Herpes simplex virus resistance to antiviral drugs. Journal of Clinical Virology. 2003 Jan 1;26(1):29-37. |
| ↑5 | Weiss H. Epidemiology of herpes simplex virus type 2 infection in the developing world. Herpes: the journal of the IHMF. 2004 Apr 1;11:24A-35A. |
| ↑6 | Corey L, Adams HG, Brown ZA, Holmes KK. Genital herpes simplex virus infections: clinical manifestations, course, and complications. Annals of internal medicine. 1983 Jun 1;98(6):958-72. |
| ↑7 | Brady RC, Bernstein DI. Treatment of herpes simplex virus infections. Antiviral research. 2004 Feb 1;61(2):73-81. |